Pályi Bernadett, az Országos Epidemiológiai Központ (OEK) Hepatitisz- és Herpeszvírus Osztályának virológusa július végétől augusztus végéig dolgozott a nyugat-afrikai Guineában, ahol a beérkező, ebolagyanús vérminták vírusdiagnosztikai munkáit végezte. A központban működő, Közép-Európában egyedülálló Nemzeti Biztonsági Laboratórium – több nemzetközi kutatócsoporttal is együttműködve – egyaránt részt vesz a most terjedő Ebola-vírus betegséget előidéző folyamatainak kutatásában, a gyógyulást kísérő immunológiai mechanizmusok azonosításában, valamint az Ebola ellen kifejlesztett kísérleti gyógyszerek állatokon történő tesztelésében.

– Ön az Egészségügyi Világszervezet, a WHO felkérésére nemrég személyesen is járt Guineában, ahonnan a mostani Ebola-járvány kiindult. Mi volt a konkrét feladata?
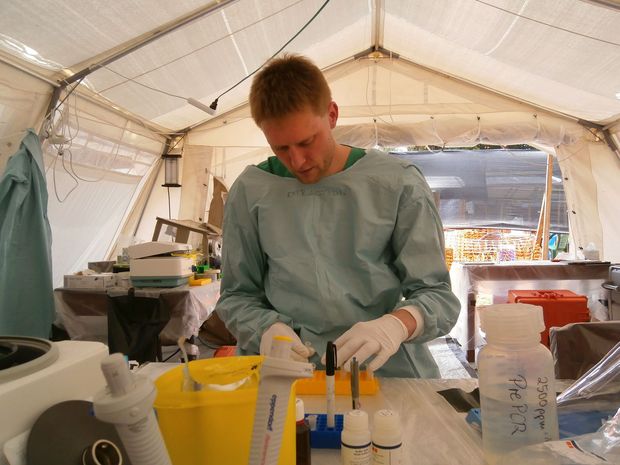
– A felkérés a WHO részeként működő Európai Mobillaboratórium Hálózattól érkezett, amelynek a Nemzeti Biztonsági Laboratórium is a tagja. Rajtam kívül még dr. Kis Zoltán, a labor vezetője utazhatott ki nagyjából egy hónapra. Fő feladatunk az Ebola-vírus jelenleg terjedő típusának diagnosztizálása volt a fertőzésgyanús emberek vérmintáiból. Ez a munka teljesen más körülmények között zajlott, mint amilyen itthon, az OEK Nemzeti Biztonsági Laboratóriumában található. A sátrunkba beérkező mintákat – az adminisztrációt követően – egy alacsony nyomású, a külvilágtól teljesen elzárt kamrába, az úgynevezett kesztyűs boxba tettük, amelynek egy generátor biztosította az áramellátását. A mintákban található kórokozókat inaktiváltuk, amelynek köszönhetően elvesztették fertőzőképességüket, majd a polimeráz láncreakciónak (PCR) nevezett molekuláris módszerrel mutattuk ki, hogy jelen van-e vérmintákban az Ebola-vírus örökítőanyaga. Ez a feladatsor 3-4 órát vett igénybe, és miután megvolt az eredmény, telefonon értesítettük az ügyeletes járványügyi szakembereket és a kezelőorvosokat. Gueckedou városában dolgoztunk, ahová – regionális kezelési központként – az ország felének-harmadának betegei és vérmintái érkeztek be. Mindenképp szeretnék újra kimenni, hiszen nagyon nagy szakmai kihívást jelentett, hogy terepi körülmények között alkalmazhattam azt, amit egyébként csak a laborban csinálnék. Nyugat-Afrikában egészen mások a logisztikai körülmények, mint a fejlett országokban, és ez gyakran teremt izgalmas helyzeteket. Libériából például egy folyón keresztül, ladikban hozták nekünk az ottani betegek vérmintáit. Jó érzéssel töltött el az is, hogy a tudásunknak és a vírusdiagnosztikában szerzett eddigi tapasztalatainknak köszönhetően valódi segítséget tudtunk nyújtani az ottani betegeknek.
– Az eddigi Ebola-járványok közül a jelenlegi a legnagyobb kiterjedésű. Mi zajlott most másképp, mint a korábbi járványok során?
– Nyugat-Afrikában eddig még sosem volt Ebola-járvány, így az ottaniak idén szembesültek először a vírussal. Guinea és a vele szomszédos országok egyáltalán nem voltak felkészülve a kialakult járvány kezelésére, sem az ilyenkor szükséges járványügyi intézkedések megtételére. Náluk eddig másmilyen járványok voltak, például a Lassa-vírusok által okozott megbetegedések vagy az egysejtű Plasmodium-fajok által okozott maláriajárványok. Mindkét betegségtípus rendszeresen és tömegesen előforduló – endémiás – a nyugat-afrikai országokban, és mindkettőnek nagyon hasonlóak a tünetei, mint amilyeneket a mostani ebolás megbetegedéseknél lehetett tapasztalni. A korábbi Ebola-járványokkal ellentétben – amikor a vérzéses tünetek voltak az elsődlegesen jellemzőek – most a hányás és a hasmenés a vezető tünet. Emiatt gondolták úgy egy darabig, hogy ismét a Lassa-vírusokkal vagy a maláriával állnak szemben.
– Milyen típusú Ebola-vírus okozta a mostani, nyugat-afrikai járványt?
– A járványt a zairei vírustörzs okozta, amely az Ebola-vírusok között a legnagyobb halálozási aránnyal jellemezhető. Az Ebola-járványok többségében ez a típus fordul elő, először 1976-ban találkoztak vele a Kongói Demokratikus Köztársaságban. A vírus jelenleg terjedő változata mintegy 2 százalékban tér el az eredetileg azonosított zairei törzstől. Az Ebola-vírusok genetikai állománya nem kettős szálú DNS-ben, hanem egyszálú RNS-ben van (ezek az úgynevezett RNS-vírusok), és mivel nem rendelkeznek a DNS-éhez hasonló hibajavító mechanizmusokkal, az osztódások során kialakult mutációkat sem tudják korrigálni. A nyugat-afrikai járvány kezdete óta így több mint 300 mutáció halmozódott fel a vírusban. Azt sajnos még nem tudjuk, hogy a tünetek jellegének az eltolódása – a vérzésektől a hányás és a hasmenés irányába – az említett mutációk következménye-e.

– Amennyiben hazánkban is megjelenne az Ebola, a vírust az OEK Nemzeti Biztonsági Laboratóriumában diagnosztizálnák. Hogyan biztosítható a diagnosztikai munka folyamatosan magas színvonala?
– Biztonsági laborunk Közép-Európában az egyetlen BSL-4-es, szkafander típusú laboratórium, és az Európai Unióban is csak néhány országban működik hasonló. (A BSL a Biosafety Level, vagyis a biobiztonsági szint rövidítése, amely osztályozásban a 4-es a legmagasabb fokozat – a szerk.) Közegészségügyi céllal működő – a környező országok számára is hozzáférhető – laboratóriumunkban a jelenleg ismert és veszélyt jelentő kórokozók mindegyikét rövid idő alatt ki tudjuk mutatni. Ez a képesség évente több körvizsgálatban is tesztelve van, ahol meg kell tudnunk határozni, hogy a kapott mintában milyen kórokozó található. A jelenleg is zajló diagnosztikai fejlesztéseink közül az Ebola-vírus „kistestvérét”, a Krími-Kongói vérzéses láz vírusát emelném ki, mivel a kórokozót terjesztő kullancs már hazánkban is jelen van. Szerológiai vizsgálatok bizonyítják, hogy bár tünetmentesen, de több hazai állatfaj is átesett már ezen a betegségen. Diagnosztikai fejlesztéseink célja, hogy a vírus minél hatékonyabban és minél rövidebb idő alatt kimutatható legyen, továbbá a kórokozó patomechanizmusát is kutatjuk.

– Végeznek-e hasonló diagnosztikai és kutatómunkát az Ebolával kapcsolatban?
– Az Ebolával kapcsolatos munkánk során több nemzetközi kutatócsoporttal is együttműködünk. Többek között arra szeretnénk választ kapni, hogy léteznek-e olyan immunológiai jelzőanyagok (markerek), amelyek jelen vannak és előre jelezhetik a gyógyulást az egyik betegben, ugyanakkor hiányoznak egy másik, később esetleg elhalálozó betegben. A Guineában felbukkant vírus patomechanizmusával kapcsolatban pedig arra szeretnénk választ kapni, hogy hányadik naptól kezdve mutatható ki a betegek szervezetében, meddig ürítik a vírust, és mikortól mondható, hogy valaki meggyógyult, és el lehet bocsátani a kórházból. Részt veszünk továbbá az Ebola elleni kísérleti gyógyszerek hatékonyság-vizsgálataiban és a lehetséges vakcinák kidolgozásával kapcsolatos kutatásokban is. A ZMapp nevű ellenanyag-készítményről egyelőre csak kevés dolog állítható biztosan. Nem egyértelmű például, hogy azoknak, akik végül meggyógyultak, a beadott ellenanyagok segítettek-e, vagy a saját immunrendszerük volt az, amely le tudta győzni a vírust. Többek között erre a kérdésre is jó lenne mielőbb választ találni.
ILLYÉS ANDRÁS
2014/43





